*Articulo de divulgación ** Al final del articulo encontraran una tabla con el glosario de términos complejos
Introducción
En el año 2019 se registró el primer caso de Covid-19 en la provincia de Wuhan, China. Desde entonces, cooperación internacional que implica a todas las potencias científicas no ha parado de estudiar el SARS-CoV-2 a nivel molecular, sus mecanismos de infección y otros datos importantes que pudieran ser muy útiles para que las farmacéuticas diseñen y prueben propuestas de vacunas para inmunizar a la población. Las primeras manifestaciones o síntomas que mostraban las personas contagiadas coincidían con una neumonía particular con tos seca, pérdida del olfato, dolor de cabeza, fiebre, malestar general, entre otros. Sin embargo, luego de numerosos estudios se supo que afecta principalmente a los pulmones, siendo este su principal lugar de acción (Jacobs et al., 2020; Su et al., 2021; Whittaker et al., 2020; Zhou et al., 2020). En ese momento inicial de la pandemia, uno de los lugares menos pensado con probabilidad de ser afectado era el sistema nervioso central y periférico, pero se evidenció poco tiempo después, que un sector del total de personas que habían superado la enfermedad presentaban secuelas neurológicas y emocionales incluso semanas o meses después de haber contraído la enfermedad (Taherifard & Taherifard, 2020).
Recordemos que la Covid-19 es producido por el SARS-CoV-2, el cuál es transmitido principalmente como microgotas en el aire y por aerosoles que expelemos al toser y/o hablar sin mascarilla (Feng et al., 2020; McGhee et al., 2020; Ningthoujam, 2020; Oliveira et al., 2021). En la mayoría de las personas que padecieron esta enfermedad se supo que este patógeno ingresa por las vías respiratorias altas para descender hacia los pulmones, luego se aloja y se ancla en células pulmonares gracias al receptor para la enzima convertidora de angiotensina II (ECA2)(Jacobs et al., 2020; Li et al., 2020; Pinto et al., 2020). No obstante, también se sabe que otras personas que padecieron Covid-19, el patógeno ingresó y se alojó en el epitelio olfatorio, zona donde hay una alta expresión de ECA2 también, lugar por donde podría también infectar al organismo.(Brann et al., 2020; Sungnak et al., 2020). En el sistema nervioso central se encuentran las neuronas, las cuales en su cuerpo también tienen una alta expresión de ECA2, por lo cual también se convierte, en un blanco para este virus. Este sistema se ve comprometido por afectación directa o por efecto secundario de un estado de hiperinflamación donde interviene la tormenta de citocinas y una respuesta exagerada del sistema inmune ante la infección viral.
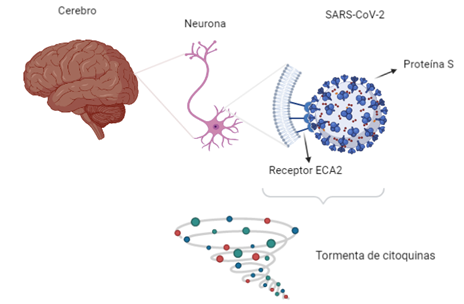
Manifestaciones Neurológicas en la Covid-19
Entre las primeras secuelas de la enfermedad presentadas en los estudios publicados en abril desde Wuhan se encontraba la pérdida del olfato, síntoma que levantó la sospecha de que el SARS-CoV-2 podría afectar el sistema nervioso central y periférico; y es que la ciencia lo señalaba como un síntoma típico de la infección, más allá de la crisis respiratoria que se desarrollaba (Eliezer et al., 2020; Gilani et al., 2020; Guan et al., 2020; Gupta et al., 2019; Manzo et al., 2021; Zhang et al., 2020). Por otro lado, según un estudio realizado en 214 pacientes, el 25% tenía otras afectaciones en el sistema nervioso central, además de la pérdida de olfato y otras secuelas características propias del SARS-CoV-2; este mismo estudio realizado en China reportó que aproximadamente un 36% de las personas contagiadas tuvieron manifestaciones neurológicas como mareo, vértigo, cefalea, pérdida del sentido del gusto y el olfato, en casos graves se presentó ictus (consecuencias de la interrupción súbita del flujo sanguíneo a una parte del cerebro) y daño muscular (Mao et al., 2020). Por su parte la Sociedad Española de Neurología reporta alteraciones similares, además de meningitis, crisis epilépticas, encefalopatía, encefalitis (Sociedad Española de Neurología, 2020). Entre las principales secuelas neurológicas que se han evidenciado en aquellos pacientes que superaron la enfermedad se encuentras la hemorragia intracraneal, el accidente cerebrovascular isquémico y la demencia. Sin embargo, los trastornos más comunes tras ser diagnosticado de Covid-19 fueron los trastornos de ansiedad, del estado de ánimo, de abuso de sustancias y el insomnio (Ellul et al., 2020). En la Figura 2 se presenta las principales manifestaciones de la COVID-19 en el cuerpo general y específicamente en el cerebro.
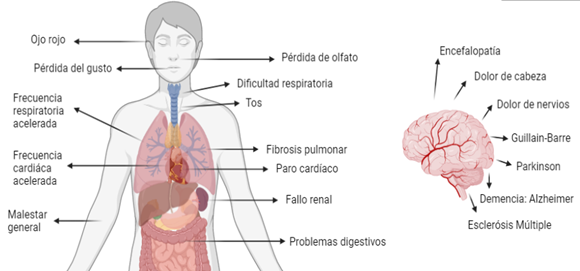
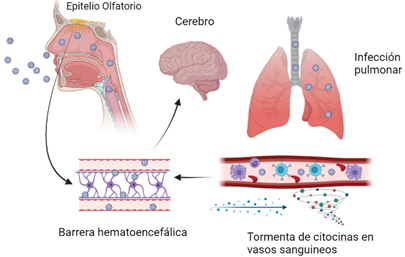
Posibles mecanismos fisiopatológicos de las complicaciones neurológicas
La capacidad que tiene el virus SARS-CoV-2 de producir eventos vasculares cerebrales y el potencial que tiene para causar neuroinvasión (que puede producirse por los vasos sanguíneos, a partir de las neuronas olfatorias o desde el pulmón a través del nervio vago) alcanzando puntos vitales como el bulbo raquídeo en donde se encuentra el centro de la respiración, explicaría la disfunción ventilatoria en pacientes sin daño pulmonar severo. En la Figura 3 se puede visualizar los posibles mecanismos patológicos de los efectos neurológicos.
Es importante recalcar que debemos dejar en claro algunos puntos resaltantes en cuanto a lo que se conoce hasta el momento sobre los efectos neurológicos por el SARS-CoV-2:
- Primero, que las afectaciones neurológicas secundarias a la COVID-19 reportadas hasta ahora son variables; en algunos estudios tienen un porcentaje de incidencia menor al 10% sin embargo en otros llegan hasta por encima del 50% de los casos evaluados (Herman et al., 2020; Romero-Sánchez et al., 2020).
- Segundo, que no está claro si el SARS-CoV-2 tiene una acción directa sobre el sistema nervioso central o si las afectaciones neurológicas son las consecuencias de otros procesos patológicos. Las evidencias directas como las alteraciones de los marcadores biológicos y neurofisiológicos no son muy frecuentes. Según la Academia de Neurología Europea, solo un 12% de 1800 pacientes tenía alteración moderada o alta de los marcadores biológicos en el líquido cefalorraquídeo y un 18% alteraciones electroencefalográficas. Aun así, la mayoría de los pacientes presentaba signos de alguna afectación neurológica (Moro et al., 2020).
- Finalmente, las complicaciones neurológicas se podrían explicar porque las vías directas prevén que el virus o las citocinas puedan atravesar la barrera hematoencefálica (la línea de defensa del cerebro) o que la infección de neuronas periféricas pueda transportar el virus al sistema nervioso central. Estos mecanismos de acción del virus podrían explicar la afectación del hipocampo, una de las estructuras cerebrales que es fundamental para consolidar nuevos aprendizajes y que se ha visto afectada en animales de laboratorio expuestos al virus (Ritchie et al., 2020).
Aunque hasta el momento se sigue estudiando los efectos neurológicos ya sea cuando se cursa la enfermedad o como secuela luego de haber superado la enfermedad, es importante identificarlos y solicitar una debida atención médica, pues como se indicó, muchos de estos efectos son de alta importancia médica y no tratarlos podría traer consecuencias que afectarían el sistema nervioso con posibles cambios cognitivos y conductuales. Actualmente existe ya un protocolo sugerido por los organismos de salud en la rehabilitación de las secuelas o efectos neurológicos, pero es importante poder diferenciar su origen, ya que de esta manera se pueden diseñar terapias más eficientes (Cuevas-García et al., 2020).
Apéndice
| Término | Descripción |
| Citocinas | Las citocinas son pequeñas proteínas que son cruciales para controlar el crecimiento y la actividad de otras células del sistema inmunitario y las células sanguíneas. Cuando se liberan, le envían una señal al sistema inmunitario para que cumpla con su función. |
| Meningitis | La meningitis es una inflamación del líquido y las membranas (meninges) que rodean el cerebro y la médula espinal. La hinchazón de la meningitis generalmente desencadena signos y síntomas como dolor de cabeza, fiebre y rigidez en el cuello. |
| Encefalitis | La encefalitis es la inflamación del cerebro. Existen varias causas, pero la más común es una infección viral. En general, la encefalitis solo causa signos y síntomas parecidos a los de la gripe, como fiebre o dolor de cabeza, o bien no causa ningún síntoma. |
| Líquido cefalorraquídeo | El líquido cefalorraquídeo o líquido cerebroespinal es un líquido incoloro que baña el encéfalo y la médula espinal. Circula por el espacio subaracnoideo, los ventrículos cerebrales y el conducto ependimario sumando un volumen de entre 100 y 150 mL, en condiciones normales. |
| Proteína S | La proteína S (spike) del virus SARS-CoV-2 es una proteína estructural que se encuentra en la zona externa y que le sirve de anclaje tipo llave cuando encuentra la ECA2. |
Referencias
Brann, D. H., Tsukahara, T., Weinreb, C., Lipovsek, M., Van Den Berge, K., Gong, B., Chance, R., Macaulay, I. C., Chou, H. J., Fletcher, R. B., Das, D., Street, K., De Bezieux, H. R., Choi, Y. G., Risso, D., Dudoit, S., Purdom, E., Mill, J., Hachem, R. A., … Datta, S. R. (2020). Non-neuronal expression of SARS-CoV-2 entry genes in the olfactory system suggests mechanisms underlying COVID-19-associated anosmia. Science Advances, 6(31). https://doi.org/10.1126/sciadv.abc5801
Cuevas-García, C., Calderón-Vallejo, A., & Berrón-Ruiz, L. (2020). La neurología de COVID-19. Revista Alergia México, 67(4), 338–349. https://doi.org/10.29262/RAM.V67I4.828
Eliezer, M., Hautefort, C., Hamel, A.-L., Verillaud, B., Herman, P., Houdart, E., & Eloit, C. (2020). Sudden and Complete Olfactory Loss of Function as a Possible Symptom of COVID-19. JAMA Otolaryngology–Head & Neck Surgery, 146(7), 674–675. https://doi.org/10.1001/JAMAOTO.2020.0832
Ellul, M. A., Benjamin, L., Singh, B., Lant, S., Michael, B. D., Easton, A., Kneen, R., Defres, S., Sejvar, J., & Solomon, T. (2020). Neurological associations of COVID-19. The Lancet Neurology, 19(9), 767–783. https://doi.org/10.1016/S1474-4422(20)30221-0
Feng, Y., Marchal, T., Sperry, T., & Yi, H. (2020). Influence of wind and relative humidity on the social distancing effectiveness to prevent COVID-19 airborne transmission: A numerical study. Journal of Aerosol Science, 147(April), 105585. https://doi.org/10.1016/j.jaerosci.2020.105585
Gilani, S., Roditi, R., & Naraghi, M. (2020). COVID-19 and anosmia in Tehran, Iran. Medical Hypotheses, 141, 109757. https://doi.org/10.1016/J.MEHY.2020.109757
Guan, W., Ni, Z., Hu, Y., Liang, W., Ou, C., He, J., Liu, L., Shan, H., Lei, C., Hui, D. S. C., Du, B., Li, L., Zeng, G., Yuen, K.-Y., Chen, R., Tang, C., Wang, T., Chen, P., Xiang, J., … Zhong, N. (2020). Clinical Characteristics of Coronavirus Disease 2019 in China. The New England Journal of Medicine, 382(18), 1708–1720. https://doi.org/10.1056/NEJMOA2002032
Gupta, P., Goyal, K., Kanta, P., Ghosh, A., & Singh, M. P. (2019). Novel 2019-Coronavirus on New Year’s Eve. Indian Journal of Medical Microbiology, 37(4), 459–477. https://doi.org/10.4103/IJMM.IJMM_20_54
Herman, C., Mayer, K., Sarwal, A., Org, N., & Covid19, /. (2020). Scoping review of prevalence of neurologic comorbidities in patients hospitalized for COVID-19. Neurology. https://doi.org/10.1212/WNL.0000000000009673
Jacobs, M., van Eeckhoutte, H. P., Wijnant, S. R. A., Janssens, W., Brusselle, G. G., Joos, G. F., & Bracke, K. R. (2020). Increased expression of ACE2, the SARS-CoV-2 entry receptor, in alveolar and bronchial epithelium of smokers and COPD subjects. European Respiratory Journal, 56(2). https://doi.org/10.1183/13993003.02378-2020
Li, G., He, X., Zhang, L., Ran, Q., Wang, J., Xiong, A., Wu, D., Chen, F., Sun, J., & Chang, C. (2020). Assessing ACE2 expression patterns in lung tissues in the pathogenesis of COVID-19. Journal of Autoimmunity, 112, 102463. https://doi.org/10.1016/J.JAUT.2020.102463
Manzo, C., Serra-Mestres, J., Isetta, M., & Castagna, A. (2021). Could COVID-19 anosmia and olfactory dysfunction trigger an increased risk of future dementia in patients with ApoE4? Medical Hypotheses, 147, 110479. https://doi.org/10.1016/J.MEHY.2020.110479
Mao, L., Jin, H., Wang, M., Hu, Y., Chen, S., He, Q., Chang, J., Hong, C., Zhou, Y., Wang, D., Miao, X., Li, Y., & Hu, B. (2020). Neurologic Manifestations of Hospitalized Patients with Coronavirus Disease 2019 in Wuhan, China. JAMA Neurology, 77(6), 683–690. https://doi.org/10.1001/jamaneurol.2020.1127
McGhee, C. N. J., Dean, S., Freundlich, S. E. N., Gokul, A., Ziaei, M., Patel, D. V., Niederer, R. L., & Danesh-Meyer, H. V. (2020). Microdroplet and spatter contamination during phacoemulsification cataract surgery in the era of COVID-19. Clinical and Experimental Ophthalmology, 48(9), 1168–1174. https://doi.org/10.1111/ceo.13861
Moro, E., Priori, A., Beghi, E., Helbok, R., Campiglio, L., Bassetti, C. L., Bianchi, E., Maia, L. F., Ozturk, S., Cavallieri, F., Zedde, M., Sellner, J., Bereczki, D., Rakusa, M., Liberto, G. Di, Sauerbier, A., Pisani, A., Macerollo, A., Soffietti, R., … Oertzen, T. J. von. (2020). The international European Academy of Neurology survey on neurological symptoms in patients with COVID-19 infection. European Journal of Neurology, 27(9), 1727–1737. https://doi.org/10.1111/ENE.14407
Ningthoujam, R. (2020). COVID 19 can spread through breathing, talking, study estimates. Current Medicine Research and Practice, 10(3), 132. https://doi.org/10.1016/J.CMRP.2020.05.003
Oliveira, P. M. de, Mesquita, L. C. C., Gkantonas, S., Giusti, A., & Mastorakos, E. (2021). Evolution of spray and aerosol from respiratory releases: theoretical estimates for insight on viral transmission. Proceedings of the Royal Society A, 477(2245). https://doi.org/10.1098/RSPA.2020.0584
Pinto, B. G. G., Oliveira, A. E. R., Singh, Y., Jimenez, L., Gonçalves, A. N. A., Ogava, R. L. T., Creighton, R., Schatzmann Peron, J. P., & Nakaya, H. I. (2020). ACE2 Expression Is Increased in the Lungs of Patients With Comorbidities Associated With Severe COVID-19. The Journal of Infectious Diseases, 222(4), 556–563. https://doi.org/10.1093/INFDIS/JIAA332
Ritchie, K., Chan, D., & Watermeyer, T. (2020). The cognitive consequences of the COVID-19 epidemic: collateral damage? Brain Communications, 2(2). https://doi.org/10.1093/BRAINCOMMS/FCAA069
Romero-Sánchez, C. M., Díaz-Maroto, I., Fernández-Díaz, E., Sánchez-Larsen, Á., Layos-Romero, A., García-García, J., González, E., Redondo-Peñas, I., Perona-Moratalla, A. B., Valle-Pérez, J. A. Del, Gracia-Gil, J., Rojas-Bartolomé, L., Feria-Vilar, I., Monteagudo, M., Palao, M., Palazón-García, E., Alcahut-Rodríguez, C., Sopelana-Garay, D., Moreno, Y., … Segura, T. (2020). Neurologic manifestations in hospitalized patients with COVID-19. Neurology, 95(8), e1060–e1070. https://doi.org/10.1212/WNL.0000000000009937
Sociedad Española de Neurología. (2020). Al menos un 36% de los pacientes infectados por COVID-19 pueden presentar síntomas neurológicos. https://www.sen.es/saladeprensa/pdf/Link302.pdf
Su, W.-L., Lu, K.-C., Chan, C.-Y., & Chao, Y.-C. (2021). COVID-19 and the Lungs: A Review. Journal of Infection and Public Health. https://doi.org/10.1016/J.JIPH.2021.09.024
Sungnak, W., Huang, N., Bécavin, C., Berg, M., & HCA Lung Biological Network. (2020). SARS-CoV-2 Entry Genes Are Most Highly Expressed in Nasal Goblet and Ciliated Cells within Human Airways. ArXiv. http://www.ncbi.nlm.nih.gov/pubmed/32550242
Taherifard, E., & Taherifard, E. (2020). Neurological complications of COVID-19: a systematic review. Neurological Research, 00(00), 905–912. https://doi.org/10.1080/01616412.2020.1796405
Whittaker, A., Anson, M., & Harky, A. (2020). Neurological Manifestations of COVID-19: A systematic review and current update. Acta Neurologica Scandinavica, 142(1), 14–22. https://doi.org/10.1111/ane.13266
Zhang, J., Xie, B., & Hashimoto, K. (2020). Current status of potential therapeutic candidates for the COVID-19 crisis. Brain, Behavior, and Immunity, 87(April), 59–73. https://doi.org/10.1016/j.bbi.2020.04.046
Zhou, P., Yang, X. Lou, Wang, X. G., Hu, B., Zhang, L., Zhang, W., Si, H. R., Zhu, Y., Li, B., Huang, C. L., Chen, H. D., Chen, J., Luo, Y., Guo, H., Jiang, R. Di, Liu, M. Q., Chen, Y., Shen, X. R., Wang, X., … Shi, Z. L. (2020). A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature, 579(7798), 270–273. https://doi.org/10.1038/S41586-020-2012-7
Biografía del autor
 Brian Aranibar Aragón es Químico Farmacéutico egresado de la Universidad Católica de Santa María (UCSM) con diplomado en Redacción Académica y Científica por la Universidad Católica de San Pablo (UCSP) y actual estudiante de la maestría en Bioquímica y Biología Molecular de la UCSM, orientado a la línea de investigación en enfermedades neurodegenerativas en los diferentes campos. Actualmente se desempeña como docente tanto en el Instituto de Educación Superior Tecnológico Privado Hipólito Unanue y en el Instituto CIMAC – ICIT en la carrera técnica de Farmacia. Colaborador en divulgación científica en la plataforma de apoyo a la investigación científica Científicos.pe.
Brian Aranibar Aragón es Químico Farmacéutico egresado de la Universidad Católica de Santa María (UCSM) con diplomado en Redacción Académica y Científica por la Universidad Católica de San Pablo (UCSP) y actual estudiante de la maestría en Bioquímica y Biología Molecular de la UCSM, orientado a la línea de investigación en enfermedades neurodegenerativas en los diferentes campos. Actualmente se desempeña como docente tanto en el Instituto de Educación Superior Tecnológico Privado Hipólito Unanue y en el Instituto CIMAC – ICIT en la carrera técnica de Farmacia. Colaborador en divulgación científica en la plataforma de apoyo a la investigación científica Científicos.pe.



![[Artículo de opinión] Por una sociedad peruana que mire a la ciencia con confianza y respeto](https://www.cientificos.pe/wp-content/uploads/2020/04/170422114451-13-march-for-science-0422-nyc-exlarge-169-218x150.jpg)